Epidemias ocorrem quando uma população é exposta a um microorganismo para o qual a maioria de seus membros não tem imunidade. Sua extensão depende da capacidade do microorganismo passar de um individuo a outro, a contagiosidade. Sua gravidade depende da intensidade dos danos causados aos acometidos, a patogenicidade. Tem sempre consequências socioeconômicas, proporcionais à intensidade de uma e de outra.
Entre os anos 10.000 a.c. e 5.000 a.c. os homens deixaram de ser caçadores e coletores nômades. Fixaram-se em pequenas aldeias, desenvolveram instrumentos de pedra polida sofisticados, os rudimentos da cerâmica (argila cozida) e da tecelagem (linho e lã), cultivavam cereais e criavam animais domésticos.
A maior disponibilidade de alimentos propiciou o aumento da população, as pequenas aldeias tornavam-se vilas e cidades. A população de animais de criação também cresceu e a intensa interação dos humanos com o gado favoreceu que microorganismos até então exclusivos de bovinos sofressem mutações e passassem a infectar humanos.
Há indícios, baseados tanto na história da peste bovina na Ásia quanto em estudos de RNA viral, de que o vírus do sarampo tenha se originado de uma mutação do vírus que causa a peste no gado.
#
Por toda a antiguidade o principal veículo de disseminação de microorganismos foram as guerras. Exércitos de milhares de homens (a força do exército estava na quantidade de soldados) percorriam grandes distâncias e aglomeravam-se em acampamentos com condições sanitárias precárias, o que propiciava a disseminação de microorganismos.
Durante a primeira metade do século V a.c. os persas disputavam o domínio de regiões da Anatólia (hoje Turquia) com os gregos. O exército persa, comandado pelo rei Xerxes, foi obrigado a recuar devido a uma epidemia de disenteria, a “peste de Xerxes” (480 a.c.), que matou um grande número de soldados.
Desde 246 a.c. Roma e Cartago lutavam pelo controle do Mediterrâneo. Em 218 a.c. o exército cartaginês comandado por Aníbal cruzou a Espanha, atravessou os Alpes com elefantes e venceu os Romanos na península itálica. A cidade de Siracusa, na Sicília, porto estratégico do Mediterrâneo, opôs forte resistência aos cartagineses que, durante o cerco, acamparam na região pantanosa do delta do rio Anapo. Uma febre (malária?) disseminou-se entre os soldados e provocou milhares de mortes, incluindo dois generais. Embora a cidade tenha sido invadida e saqueada em 212 a.c., Aníbal ficou isolado de sua base em Cartago com um exército em frangalhos e acabou derrotado em 201 a.c. abrindo caminho para a expansão romana no Mediterrâneo.
Em meados do século II d.c., ao retornar à Roma após uma campanha na Mesopotâmia, o exército romano levou uma peste à cidade. Entre 165 e 180, a doença matou mais de um terço dos habitantes, incluindo os imperadores Lucius Verus (em 169), e Marcus Aurelius Antoninus (em 180). Em seu auge a epidemia, que ficou conhecida como Peste Antonina, provocava centenas de mortes diariamente. Os médicos da época seguiam a tradição hipocrática, consideravam a peste um fenômeno natural, consequênte à perturbações atmosféricas e à “corrupção” do ar. Já os cidadãos de Roma atribuíam a peste à vingança dos deuses tradicionais, insultados pelos cristãos que se recusavam a oferecer sacrifícios aos ídolos romanos. Duzentos anos depois o cristianismo se tornaria a religião oficial do Império. O fim do século V marcou o fim do Império Romano do Ocidente e a transferência do poder romano para Constantinopla, capital do Império do Oriente (Bizantino).
#
|
|
Durante toda a idade média as pestes foram explicadas segundo duas perspectivas distintas mas não necessariamente excludentes. Os médicos, seguidores da tradição hipocrática, compreendiam a doença como uma desarmonia entre os humores corporais. A epidemia seria a expressão da "corrupção" dos humores consequente a distúrbios atmosféricos, climáticos ou telúricos (miasmas) que afetavam um grande número de pessoas simultaneamente |
|
As autoridades eclesiásticas afirmavam tratar-se de uma resposta divina aos desacertos do mundo: a maldade, a injustiça e o desrespeito ao deus. A mortandade indiscriminada seria compensada com o julgamento dos mortos. Os maus, injustos e desrespeitosos seriam condenados e punidos, aos justos e fieis caberia um futuro paradisíaco junto ao Deus.
Em 542 Constantinopla foi atingida por uma peste devastadora. A “Peste de Justiniano” matou mais de um terço dos habitantes. O historiador Procópius de Cesarea, que testemunhou e descreveu a epidemia, criticava “sofistas e astrólogos” por elaborar "teorias exóticas de filosofia natural” para explicar o flagelo. Argumentava que “a peste alcançou todos os lugares, atacou em qualquer estação do ano e atingiu todos, sem respeitar diferenças entre os homens e sem distinguir sexo ou idade”, e conclui: “é impossível conceber qualquer explicação para tal calamidade exceto atribuí-la a deus”. Observa que os médicos, desorientados, não sabiam como lidar com a doença, e comenta: “nada que provenha do raciocínio humano será capaz de esclarecer qualquer coisa a respeito desta doença”.
A igreja afirmava tratar-se de "um flagelo vindo de Satanás, a quem deus ordenou que destruísse os homens”. O caráter apocalíptico do discurso é evidente. O bispo da igreja ortodoxa do oriente via a peste como manifestação da ira divina e um chamado ao arrependimento. Afirmava sem rodeios que o fim dos tempos era iminente.
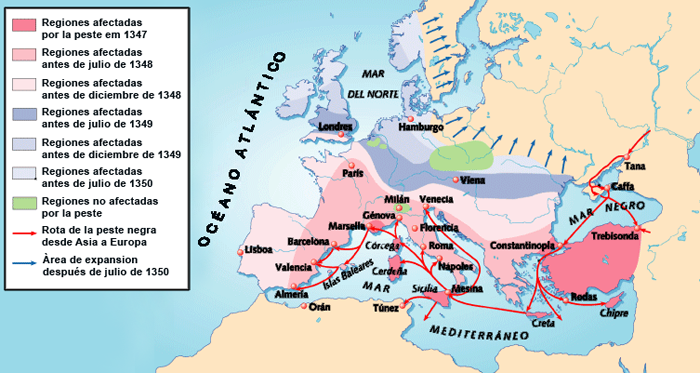
Em meados do século XIV a peste bubônica foi levada pelos tártaros da Ásia Menor ao porto de Kaffa1 na Criméia durante o cerco à cidade então ocupada por genoveses.2 Chegou à Sicília e Gênova em 1347 em galés genovesas. Durante o ano seguinte espalhou-se por portos do mediterrâneo e disseminou-se pela Europa, dos Bálcãs à península ibérica. Em 1349 atingiu a Inglaterra e o norte europeu até os países nórdicos. Após 1950 expandiu-se para oeste da Rússia.
|
 |
As epidemias são acontecimentos catastróficos e assustadores. Centenas de mortos a cada dia, corpos empilhados nas ruas à espera de carroças que, lotadas, os levam à vala comum sem que se cumprissem os ritos funerários habituais. Ninguém é poupado, a epidemia não faz distinção entre homens ou mulheres, velhos ou crianças, monarcas ou plebeus, pobres ou ricos, religiosos ou leigos, crentes ou não. População em fuga, famílias desfeitas, ruas desertas, negócios suspensos e comércio interrompido. Nada parece capaz de evitar o mal ou abrandar o sentimento de impotência e abandono. As pessoas são tomadas pelo medo e o desespero.
O clero mais uma vez recorreu à versão apocalíptica de punição divina pelos pecados da humanidade. Promoveu procissões e ladainhas. Os homens deviam resignar-se com o sofrimento, intensificar as orações e penitências, pois Deus não só produzia a epidemia como determinava o destino dos que nela morriam.
A idéia de que a redenção dos pecados podia ser alcançada pelo sofrimento levou à prática da auto-flagelação. Os “flagelantes” entravam nas cidades às centenas, faziam pregações e açoitavam-se com chicotes de tiras de couro e pontas de ferro que faziam sangrar as costas. A prática ganhava adeptos por onde passava apesar de condenada em bula papal de 1349.
A explicação apocalíptica leva a apontar um culpado, o responsável pelos pecados que provocaram a ira divina. Doze séculos depois de responsabilizados pelos romanos durante a Peste Antonina, os cristãos culparam, e perseguiram, judeus, pobres, leprosos, estrangeiros e peregrinos durante a peste de 1348.
Embora fiel à tradição de Hipócrates e Galeno a medicina medieval estava fortemente influenciada pela astrologia. Segundo os médicos da época a epidemia devia-se à conjunção entre Saturno, Júpiter e Marte ocorrida 3 anos antes. A conjunção entre os dois primeiros era prenúncio de morte e desastres. Júpiter, quente e úmido, fizera com que se formassem vapores no ar e Marte, quente e seco, inflamara esses vapores, tornando o ar corrupto, origem da doença. |
As medidas para impedir a contaminação incluíam o uso de máscaras e substâncias aromatizantes, ervas, perfumes ou vinagre, o acendimento de fogueiras, o isolamento dos doentes e a incineração de seus pertences. As janelas deviam permanecer fechadas a fim de impedir a entrada do ar corrompido.
A partir de 1353 a pandemia, que mais tarde tomou o nome de "Peste Negra", arrefeceu. Em poucos anos matara cerca de 1/3 da população européia, algumas vilas foram totalmente dizimadas. A partir de então a peste bubônica manteve-se recorrente em toda a Europa durante quatro séculos.
|
|
 Vestimenta médica: o "bico" continha ervas aromáticas. Vestimenta médica: o "bico" continha ervas aromáticas.
|
A associação entre a chegada de um navio com doentes e a disseminação da moléstia por toda a cidade era evidente. Os navios fundeavam ao largo do porto e os doentes eram impedidos de desembarcar o que não evitava o alastramento do mal.
Desde 1374 Veneza proclamara que todos os navios e passageiros deveriam ser estacionados na ilha de San Lazzaro até que o conselho especial de saúde lhes desse permissão para entrar na cidade. Em 1377 a província autônoma de Ragusa (atual Dubrovnik, Croácia), também no Mar Adriático, foi além. O Conselho da cidade determinou que todos os passageiros de navios vindos de lugares infectados deveriam cumprir 30 dias de isolamento na ilha de Mrkan, e que as caravanas vindas de áreas infectadas deveriam permanecer por 30 dias3 isoladas na cidade vizinha de Cavtat antes de entrar na cidade murada. Foi o primeiro porto Mediterrâneo a isolar pessoas, animais e mercadorias provenientes de áreas infectadas tanto por mar quanto por terra, visando proteger a cidade.
Durante a epidemia que atingiu Londres no século XVII4 foram adotadas medidas de isolamento bastante duras. Cada paróquia nomeou inspetores para examinar as casas periodicamente em busca de doentes. As casas "contaminadas” seriam identificadas com uma cruz vermelha na porta e fechadas pela polícia. Todo morador, doente ou não, ficava impedido de sair. A casa seria guardada dia e noite por vigilantes cuja função era manter a casa fechada, guardar as chaves, impedir a saída ou entrada de qualquer pessoa, além de atender às necessidades dos moradores. O isolamento deveria durar pelo menos um mês.
As pessoas, desesperadas por ser confinadas com doentes, buscavam sair por quaisquer meios. Alguns subornavam os vigias, o que podia custar penas de açoite aos subornados. Outros ameaçavam o guarda com pistolas e espadas, os que opusessem resistência podiam ser gravemente feridos ou mesmo mortos. Aqueles que contavam com a amizade e benevolência de um vizinho, simplesmente pulavam a cerca entre os jardins dos fundos e saiam pela casa ao lado. Havia quem encarregasse o vigilante de alguma tarefa: adquirir alimentos ou remédios, buscar uma enfermeira ou chamar o "carro dos mortos" e, embora o vigia deixasse a porta trancada e levasse as chaves, fugiam durante sua ausência: tinham cópias da chave ou desparafusavam a fechadura e a removiam por dentro. Por outro lado quando alguém adoecia a família logo percebia e tinha tempo de se retirar, se tivesse para aonde ir, antes do fato chegar ao conhecimento dos inspetores da paróquia.
O fechamento das casas mostrou-se inútil. Serviu mais para levar as pessoas a tentar fugir por quaisquer meios, e os que conseguiam, muitos já contaminados, espalhavam ainda mais a doença.
# |
Durante o renascimento a intensificação do comércio e a ascensão da burguesia enfraqueceram o poder papal e a nobreza. A revalorização da cultura clássica favoreceu a observação sistemática da natureza e a compreensão de que os acontecimentos do mundo seguiam, naturalmente, algumas regularidades inteligíveis.5 |
No século XIX duas teorias sobre a origem das epidemias disputavam a opinião dos médicos. Uma, derivada das concepções miasmáticas tradicionais, postulava que distúrbios climáticos, atmosféricos, telúricos e astrológicos conformariam uma "constituição pestilencial", singular e circunscrita a um local, capaz de corromper o ar e os humores corporais, provocando a doença em um grande número de habitantes simultaneamente. |
 |
A segunda creditava a "corrupção da substância do corpo" à ação de partículas invisíveis a olho nu, as "sementes do contágio", capazes de passar de um indivíduo a outro e espalhar o Mal entre as pessoas, diretamente ou através do compartilhamento de objetos, roupas, etc.
A idéia de que as doenças deviam-se a "sementes do contágio" foi proposta por Girolamo Fracastoro em 1546. Ao conferir materialidade ao contágio o médico italiano firmou um novo conceito. Até então não havia conflito entre as noções de "miasma" e "contágio" herdadas da antiguidade, não havia distinção clara entre o "eflúvio miasmático" e o "contágio".
Embora distintas as teses não eram necessariamente excludentes uma vez que as mesmas condições que facilitavam o contágio, a pobreza, a aglomeração, a falta de saneamento e a sujeira, também poderiam, embora não só, ser potenciais fontes de miasmas. Por ouro lado serviam para embasar diferentes argumentos sobre como evitar e controlar as epidemias.
Os que seguiam a orientação miasmática defendiam a implementação de medidas sanitárias e sociais. Os adeptos do contagiosismo insistiam na necessidade de quarentenas e isolamento. As posições não se excluiam, embora se tornassem concorrentes devido a interesses econômicos.
Durante a 1ª Conferência Sanitária Internacional, em 1851, onze países europeus6 , além da Turquia, reuniram-se em Paris para discutir a regulação das quarentenas. Algumas doenças eram consideradas "contagiosas", consequentes ao "contágio", outras "infecciosas", consequentes aos "maus ares" locais. No primeiro caso seriam definidas medidas de quarentena para evitar que o contágio fosse levado de um lugar a outro. No segundo as quarentenas não deviam ser instituídas por serem inúteis e provocarem transtornos desnecessários às pessoas e ao comércio.
A grande dificuldade foi que não havia nenhum conhecimento sobre a etiologia das doenças, e seu modo de propagação era motivo de intensas controvérsias. Não havia critérios claros e bem definidos para classificar uma determinada doença como "contagiosa" ou "infecciosa".
A discussão sobre a instituição de quarentenas para a contenção da cólera foi acirrada. Países que nos anos anteriores foram vítimas da doença e adotavam a quarentena defendiam a medida. A Inglaterra, onde a doença continuava causando estragos, temendo que suas exportações fossem comprometidas, foi a mais ferrenha opositora da medida, insistindo em afirmar o caráter infeccioso da cólera mesmo contrariando eminentes médicos ingleses.
As decisões da Conferência não tiveram resultados práticos pois foram reunidas em um "Projeto de Regulamento Sanitário Internacional" que só comprometeria os países que o ratificassem. Ao fim e ao cabo prevaleceram os interesses comerciais de cada um.
#
Em meados do século XVI Fracastoro propusera a tese da "semente do contágio", pouco mais de um século depois Leeuwenhoek, observando uma gota de água com um microscópio simples, descreveu pequenos seres dotados de movimento que chamou "animalículos". No final do século XIX Louis Pasteur associou a doença aos microorganismos. Em 1877 identificou o agente etiológico da osteomielite e dos furúnculos (o estafilococo), da infecção puerperal (o estreptococo) e o pneumococo.
A concepção da origem miasmática das doenças foi fortemente abalada. De meados dos anos 1870 ao fim da década seguinte diversos pesquisadores identificaram os agentes etiológicos de várias doenças: lepra (1874), osteomielite (1877) blenorragia (1879), febre tifóide (1880), tuberculose (1882), cólera (1883), difteria (1883), tétano (1884), cancro mole (1889).
Durante a segunda metade dos anos 1870 Robert Koch desenvolveu meios de cultura sólidos que facilitavam a obtenção de culturas puras e estabeleceu critérios para o reconhecimento de um microorganismo específico como agente etiológico de uma dada doença, os "postulados de Koch". Em 1880 Pasteur desenvolveu procedimentos para atenuar a virulência dos micróbios o que lhe permitiu produzir vacinas contra o cólera das aves e o carbúnculo. A microbiologia firmava-se como disciplina científica.
|

|
Os estudos de Pasteur e Koch criaram grandes expectativas de que as doenças infecciosas poderiam ser vencidas. A descoberta da penicilina em 1928 e das propriedades inseticidas do DDT no ano seguinte robusteceram a ideia de que muitas doenças infectocontagiosas poderiam, e deveriam, ser erradicadas. Os meios estavam disponíveis: soros, vacinas, antibióticos e inseticidas para o combate a vetores. Desvendavam-se os modos de transmissão, as fontes de infecção podiam ser identificadas e controladas.
A epidemiologia das constituições pestilenciais, nascida da reflexão de gregos da antiguidade, acrescida das concepções médicas medievais e renascentistas, deu lugar, no início do século XX, à uma "Epidemiologia dos modos de transmissão".
A identificação de agentes etiológicos, vetores e reservatórios e o desvendamento dos modos de transmissão, além do desenvolvimento de vacinas, medicamentos, inseticidas e larvicidas, permitiu traçar medidas eficazes para o controle de inúmeras doenças infecciosas. Várias puderam ser eliminadas ou controladas em diversas regiões, embora continuem sendo problemas graves em muitas outras onde dificuldades sociais, de financiamento, infraestrutura e logística comprometem a implantação ou a eficiência das ações.
#
No início de 1918 tropas americanas levaram uma gripe ao front da guerra na Europa. A doença, que ficou conhecida como "gripe espanhola"(ver artigo "primavera sombria"), espalhou-se pelo mundo e durante dois anos provocou a morte de 50 a 100 milhões de pessoas, mais do que os oito milhões que perderam a vida nos quatro anos de guerra.
A doença chegou ao Brasil em meados de setembro. No início de novembro a epidemia parecia esgotar-se. À época o país tinha cerca de 29 milhões de habitantes, a gripe matou em torno de 35 mil pessoas, mais de uma a cada mil. O Rio de Janeiro concentrou perto de 1/3 do total dos óbitos do país, mais de 14 mil (1,5% da população), dois terços dos habitantes adoeceram. Em São Paulo foram 5.300 mortes (1% dos habitantes) na capital e cerca de 850 em Santos (0,8%). Em Recife foram mais de dois mil mortos (0,8%). Em Manaus foram cerca de 2.500 óbitos de acordo com as estimativas oficiais. Segundo a Santa Casa de Porto Alegre cerca de 2.500 corpos foram enterrados nos cemitérios da cidade (não só devidos à gripe) nos últimos 3 meses de 1918.
O saber médico, fortemente influenciado pelas recentes revelações da microbiologia, exigia que fosse identificado o agente etiológico específico, um micróbio. A hipótese de que o Haemophilus influenzae, bacilo identificado por Richard Pfeiffer em vítimas de uma epidemia ocorrida em 1889, fosse o responsável tinha grande aceitação7 . Outras bactérias conhecidas como o Pneumococus e o Micrococus catarrhalis foram aventadas. Houve quem anunciasse a descoberta de "um germe novo na patologia humana", apontado como agente da doença. A pandemia se esvaiu em 1919 sem que se chegasse a uma conclusão. A incapacidade de controlar a gripe e as divergências sobre a natureza do fenômeno representaram um baque para a microbiologia.
Já fora demonstrado que filtrados8 das secreções de gripados eram capazes de reproduzir a doença. Porém, atribuir a epidemia a um "vírus filtrável" genérico não resolvia a questão da etiologia nem indicava que medidas preventivas seriam necessárias. Os vírus (do latim "veneno") foram isolados em cristais em meados dos anos 1930, mas só puderam ser visualizados na década de 1940, com o advento da microscopia eletrônica.
Um vírus é uma partícula de estrutura relativamente simples, uma molécula de ácido nucléico envolta por uma "capa" proteica. Não tem capacidade de se replicar exceto se "parasitar" uma célula de modo que seu DNA (ou RNA) possa ser multiplicado com os recursos celulares de replicação.
Os vírus estão sujeitos a mutações frequentes. Pequenas variações na "capa" proteica de uma cepa mutante podem modificar o perfil antigênico tornando suscetíveis os infectados pela cepa original ou favorecer a infecção de espécies hospedeiras até então refratárias. Os mutantes também podem mostrar variações da transmissibilidade ou da virulência.
Os vírus da influenza, identificados em 1933, foram classificados em 3 tipos (A, B e C) e diversos subtipos segundo características de duas proteínas superficiais: hemaglutinina (H) e neuraminidase (N). São altamente transmissíveis e mutáveis. No final do século XX o vírus responsável pela Espanhola foi identificado como do tipo A, subtipo H1N1.
Haverá sempre susceptíveis a cepas novas e portanto a possibilidade constante de novas epidemias. O século XX viveu outras pandemias de gripe além da Espanhola: a Gripe Asiática (1957-60), e a de Hong Kong (1968-72).
As mutações também viabilizam a transmissão entre aves, suínos e humanos. Entre dezembro de 2003 e abril de 2004, em meio a uma epizootia de influenza aviaria no sudeste asiático, a gripe atingiu 33 pessoas. Apesar de poucos infectados a letalidade, de 45 a 70%, foi preocupante.
Em Abril de 2009 uma variante suína do AH1N1 provocou um surto no México com mais de 2.300 pessoas infectadas e 42 mortes. Espalhou-se pela América do Norte e em pouco tempo chegou à Europa e Oceania. No fim do mês, evidenciada a transmissão entre pessoas em pelo menos dois países, a OMS anunciou o risco de pandemia iminente. Em 11 de junho, com mais de 75 países atingidos em vários continentes, confirmou a situação de pandemia, só considerada extinta em de agosto de 2010. Segundo estimativas da OMS, causou mais de 18 mil mortes.
Em meados dos anos 1970 uma doença hemorrágica grave atingiu mais de 600 pessoas no Sudão do Sul e na República Democrática do Congo, com letalidade de até 90%. O agente, até então desconhecido, foi identificado mais tarde como um Filovírus, batizado Ebola.
Os Filovírus causam febres hemorrágicas severas em primatas incluindo humanos. A contaminação se dá pelo contato com fluidos biológicos de animais ou pessoas doentes. O primeiro filovírus conhecido foi identificado em Marburg, Alemanha, e tomou o nome da cidade. Introduzido em 1967 por macacos importados de Uganda para pesquisas, infectou 31 e matou oito dos pesquisadores que entraram em contato com tecidos dos animais. Em 1995 o Ebola ressurgiu no Zaire com letalidade em torno de 77%. Em 2014 manifestou-se na Guiné, Libéria e Serra Leoa. No início de fevereiro de 2015 havia cerca de 22.500 casos registrados em hospitais, com letalidade de 40%. Entre dezembro de 2015 e março de 2016. a OMS anunciou o fim da epidemia.
No início de 1981 foi identificada, tanto nos EUA quanto na Europa, uma doença nova com letalidade de cerca de 40% cuja principal característica era a imunodeficiência. Em outubro o virologista francês Luc Monttaigner identificou o HIV, um novo retrovírus humano, como o responsável pela doença então designada Síndrome de Imunodeficiência Adquirida (AIDS). Estimativas mundiais de 2018 indicam que cerca de 40 milhões de pessoas seriam portadoras do HIV. No ano, teriam ocorrido mais de 1,7 milhões de novas infecções e 700 mil mortes por doenças relacionadas à AIDS.(ver resenha E A Vida Continua)
Os coronavírus provocam pneumonias severas e transmitem-se diretamente entre pessoas. No final de 2002 uma cepa, surgida na China, provocou a "Síndrome Respiratória Aguda Grave" (SARS). Logo se espalhou por países da Ásia, Oceania e Austrália, chegando até a Europa e América do Norte. Em 8 meses provocou oito mil casos e mais de 700 mortes em 37 países (letalidade de 11%). O vírus, original de morcegos, foi identificado como SARS-CoV.
Em 2012 nova cepa de coronavírus provocou uma doença pulmonar severa no Oriente Médio. Até o início de 2018 foram registrados 2.220 casos e 790 mortes (letalidade de 36%), a maioria na Arábia Saudita e Jordânia. O vírus, identificado como MERS-CoV, também tem origem em morcegos, mas há evidências de que pessoas foram infectadas por dromedários contaminados.
Na virada de 2019 para 2020 nova cepa de coronavírus (2019-nCoV) provocou uma síndrome respiratória grave na província de Hubei, China. Em meados de janeiro, com cerca 1.300 casos e 41 mortos, as autoridades chinesas impuseram uma severa quarentena a cerca de 40 milhões de pessoas em Wuhan, onde o surto começou, e mais nove cidades da região.
No fim de janeiro além de 11.818 casos (259 mortes) contabilizados na China, outros 138 ocorreram em 24 países de todos os continentes exceto a África. A OMS decretou "emergência internacional em saúde pública". Um mês depois os casos chegaram a mais de 78 mil na China. Outros 3.519 foram notificados em 95 países distribuídos por todos os cinco continentes.
Durante o primeiro semestre de 2020 a pandemia avançou rapidamente em inúmeros países, além dos problemas sanitários teve sérias consequências econômicas e sociais, falências, desemprego, etc. A quantidade de doentes comprometeu a capacidade da atenção e o volume de mortos sobrecarregou o trabalho nos cemitérios, lembrando relatos do século XIV.
Segundos dados da OMS, em 24 de julho a pandemia continuava ativa em todos os continentes. Dava sinais de certa estabilidade ou queda nos países atingidos nos primeiros momentos, mas progredia intensamente na Rússia, na Índia e nas Américas, destacando-se os EUA e o Brasil. Os casos somavam 15.296.926 em todo o mundo, 53% nas Américas, 21% na Europa, 11% no sudeste asiático, 9% no Mediterrâneo Oriental, 4% na África e 2% no Pacífico Ocidental.
Guido Palmeira, Julho de 2020.

Bibliografia de interesse
Garrett, Laurie - A próxima peste: as novas doenças de um mundo em desequilíbrio. Ed. Nova Fronteira, Rio de Janeiro, 1995.
Ujvari, Stefan Cunha - A História e suas Epidemias: A convivência do homem com os microorganismos. Ed. Senac, Rio de Janeiro / São Paulo, 2001.
|
NOTAS
1 Hoje Feodósia, Ucrânia.
2 A história conta que os Tártaros laçavam corpos de soldados mortos pela peste por sobre os muros da cidade com grandes catapultas a fim de levar o Mal aos genoveses.
3 O período inicial de quarentena, de 30 dias, foi prolongado para 40. Não se sabe se pela percepção empírica de que 30 dias não eram suficientes ou se por motivos religiosos - 40 dias é o período de "abstinência" da quaresma.
4 Entre 1665 e 1666 a peste bubônica, matou entre 75.000 e 100.000 habitantes, cerca de 1/5 dos habitantes.
5 Não se contestava a criação divina. Constatava-se que ela seguia regularidades que cabia aos homens compreender.
6 França, Áustria, Grã Bretanha, Grécia, Portugal, Rússia, Espanha, além de quatro Estados que pouco depois se incorporariam à Itália unificada: Estado Papal, Sardenha, Toscana e Duas Sicílias.
7 O papel do Haemophilus influenzae como agente etiológico permanecia duvidoso pois o bacilo era encontrado em apenas uma proporção dos casos e também em vítimas de outras moléstias.
8 No final da década de 1890 foram desenvolvidos filtros capazes de reter células bacterianas. |
 |

